RESUMO
INTRODUÇÃO: O Banco de Pele do Hospital Universitário Evangélico Mackenzie foi criado em 2013 para suprir as necessidades do serviço de queimados de um hospital de referência em Curitiba-Brasil.
OBJETIVOS: Descrever os dados sobre o funcionamento deste banco de pele, especificando o perfil dos doadores, a quantidade e motivos dos descartes.
MÉTODO: Estudo retrospectivo no qual foram revisados prontuários de doadores de pele no período de junho de 2013 a junho de 2018. Foi utilizada a base de dados do banco de pele estudado, buscando-se informações como idade, sexo, etnia, dias de internamento, causa do óbito, resultados da sorologia e motivo do descarte da pele.
RESULTADOS: No período avaliado, foi coletada pele de 168 doadores, sendo 59,5% do sexo masculino, média de idade de 40,3±13,13 anos e 92,9% etnia caucasiana. A principal causa de morte foi relacionada ao Sistema Nervoso Central. As peles foram liberadas para uso em 69,1% dos casos e 30,9% descartadas devido, principalmente, à contaminação por microrganismos. O aumento da concentração do glicerol nos meios de transporte e conservação para 90% reduziu o número de descartes de pele. Dias de internamento do doador, causa de óbito, sexo e idade não influenciaram na taxa de descartes.
CONCLUSÃO: Houve predomínio de doadores homens caucasianos, com idade média de 40 anos. Cerca de 30% das peles doadas foram descartadas devido à contaminação bacteriana. Houve redução dos descartes pelo uso da concentração de glicerol a 90% nos meios de conservação.
Palavras-chave:
Aloenxertos. Unidades de Queimados. Doadores de Tecidos. Bancos de Tecidos.
ABSTRACT
INTRODUCTION: The Skin Bank of Hospital Universitário Evangélico Mackenzie was created in 2013 to meet the needs of the burn service of a reference hospital in Curitiba-Brazil. Objectives: To describe the data on the functioning of this skin bank, specifying the profile of the donors, the quantity, and reasons for the discards.
METHODS: Retrospective study in which records of skin donors were reviewed from June 2013 to June 2018. The database of the studied skin bank was used, seeking information such as age, sex, ethnicity days of hospitalization, cause of death, results of serology and reason for skin discard.
RESULTS: In the evaluated period, skin was collected from 168 donors, 59.5% of whom were male, with a mean age of 40.3±13.13 years and 92.9% of Caucasian ethnicity. The main cause of death was associated to the Central Nervous System. The skins were released for use in 69.1% of cases and 30.9% were discarded mainly due to contamination by microorganisms. The increase in the concentration of glycerol in the means of transport and conservation to 90% reduced the number of skin discards. Donor days of hospitalization, cause of death, sex and age did not influence the discard rate.
CONCLUSION: Caucasian male donors with an average age of 40 years predominated. About 30% of the donated skins were discarded due to bacterial contamination. There was a reduction in discards due to the use of 90% glycerol concentration in the preservation media.
Keywords:
Allografts. Burn Units. Tissue Donors. Tissue Banks.
INTRODUÇÃOA perda da integridade de grandes áreas de pele pode resultar em limitação da capacidade de movimento do indivíduo pelas retrações cicatriciais e, nos grandes queimados, levar à morte
1. A pele humana alógena, obtida a partir de doadores de órgãos e tecidos, tem a função de um curativo biológico e pode ser um tratamento providencial para pacientes com grandes perdas cutâneas. O enxerto da pele também contribui na proteção e cicatrização de lesões superficiais, cobertura temporária de lesões profundas, redução da perda de líquidos, proporcionando excelentes resultados funcionais e estéticos
2.
A obtenção e conservação da pele alógena para transplante requer um rigoroso controle de qualidade nos processos de seleção e captação dos doadores, conservação e armazenamento do tecido para enxertia. No Brasil funcionam quatro bancos de pele, localizados em Porto Alegre (RS), Rio de Janeiro (RJ), São Paulo (SP) e Curitiba (PR)
3. Em Curitiba, o Banco de Pele do Hospital Universitário Evangélico Mackenzie (HUEM) foi inaugurado em junho de 2013
4. Nesse ano, o serviço de cirurgia plástica e queimaduras do HUEM prestou atendimento para quase 4.500 vítimas de queimaduras, das quais pelo menos 10% necessitaram de internação hospitalar com indicação de uso da pele alógena
5.
Atualmente, o funcionamento dos bancos de pele brasileiros é orientado pela Resolução da Diretoria Colegiada, RDC n° 55, de 2015. Esse regulamento estabelece as Boas Práticas em Tecidos para bancos de pele
6. Em relação à conservação da pele doada, o Banco de Pele do HUEM utiliza o glicerol, que é o produto indicado para conservar a estrutura da pele por um período de até 2 anos. Além disso, o glicerol tem ação microbicida e custo acessível
7. É de grande importância seguir todos os protocolos de segurança em todas etapas da doação de pele, pois embora todos os cuidados sejam tomados para conservação, o transplante dessa não é isento de riscos, podendo ser um veículo transmissor de doenças infecto-contagiosas
8.
O uso do enxerto alógeno de pele humana é um dos principais suportes ao tratamento dos grandes queimados
5. A pele doada que é preparada e conservada no banco de pele apresenta menor custo financeiro quando comparada com outros substitutivos, além de proporcionar maior sobrevida e menor risco de contaminação
4. No entanto, são escassos os estudos abordando o funcionamento de banco de pele no Brasil. Dessa forma, o presente estudo investigou a gestão e o funcionamento do banco de pele de um hospital referência em queimados no sul do Brasil. Teve como objetivo determinar a quantidade e o perfil clínico-demográfico dos doadores, investigar os índices de aproveitamento e de descartes da pele doada e avaliar as melhorias implantadas no serviço em um de período cinco anos.
MÉTODOO estudo foi aprovado pelo Comitê de Ética em Pesquisa da Faculdade Evangélica Mackenzie do Paraná, sob número CAAE 96608618.2.0000.0103. Tem delineamento retrospectivo e foi realizado utilizando-se a base de dados do Banco de Pele do Hospital Evangélico Universitário Mackenzie (HUEM) e a análise de prontuários de doadores de pele, no período de cinco anos, entre junho de 2013 e junho de 2018.
Foram incluídos todos os doadores de múltiplos órgãos, submetidos à triagem e notificados para o Banco de Pele por meio da Central de Doação de Múltiplos Órgãos da Secretaria de Saúde do Estado do Paraná. As informações clínicas e demográficas dos doadores estavam presentes na base de dados do Banco de Pele do HUEM. Foram coletados os dados do doador de pele: sexo, idade, etnia, dias do internamento, data do óbito e causa da morte. Adicionalmente, para fins de descarte de pele, foram consideradas as informações sobre tatuagens realizadas há menos de 12 meses, contaminação microbiana (bactérias e fungos) atingindo um Nível de Segurança de Esterilidade inferior a 10-
6 (dez a menos seis) e exames sorológicos para HIV hepatite B e C, doença de Chagas, sífilis, HTLV I e II, IgM para toxoplasmose e citomegalovírus. Em relação ao funcionamento do banco no período de cinco anos, foram avaliados a quantidade de tecidos liberados, o método e a concentração de glicerol utilizada para conservação da pele.
Os dados coletados foram planilhados com auxílio do programa Excel. As análises estatísticas foram feitas com o auxílio do programa Graph Pad Prism 5.0. As variáveis contínuas foram expressas como média ± desvio-padrão e comparadas com os testes t e Mann-Whi-tney. As variáveis categóricas foram expressas em porcentagens e comparadas com o teste do Qui-quadrado ou teste exato de Fisher, conforme apropriado. Valores de p menores que 5% foram considerados estatisticamente significativos.
RESULTADOSEntre junho de 2013 e junho de 2018, em média, o banco de pele do HUEM coletou a pele de 33 doadores por ano. Todavia, o número de doadores apresentou dois picos, em 2014 e em 2016, ocorrendo um decréscimo posteriormente, como pode ser visualizado na Tabela 1. Durante os cinco anos estudados, ocorreu a captação de 168 doadores, disponibilizando 167.000 cm
2 de tecido. A pele preservada no banco de pele foi utilizada por 286 pacientes queimados.
Dentre os 168 doadores, 100 (59,5%) eram do sexo masculino e 68 (40,5%) do feminino. A ampla maioria dos doadores tinham origem caucasiana (92,9%), seguida pelas cores parda (5,9%) e negra (1,2%). A idade média foi de 40,3±13,13 anos, entre 15 e 63 anos. A idade média dos homens foi de 37,3±13,16 anos e a das mulheres de 44,8±11,80 anos, sendo tal diferença significativa (p=0,0003). As principais causas de morte dos doadores foram aquelas relacionadas ao sistema nervoso central, como pode ser visualizado na Figura 1.
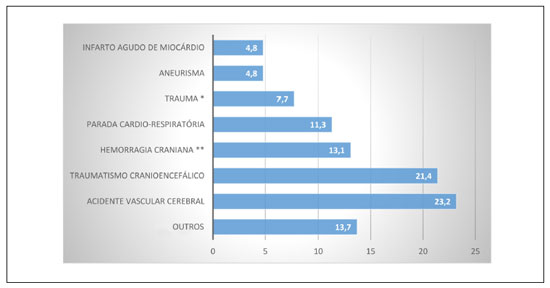 Figura 1 -
Figura 1 - Principais causas de morte (%) nos doadores captados pelo Banco de Pele do Hospital Universitário Evangélico Mackenzie no período estudado.
* Inclui: Politrauma, ferimento por arma branca e ferimento por arma de fogo. ** Inclui: Hemorragia intraparenquimatosa, subdural, subaracnóidea, hematoma epidural.
Em relação à utilização da pele doada, 116 (69,1%) peles foram liberadas para uso, e 52 (30,9%) foram descartadas devido à contaminação, variando a cada ano, como demonstrado na Tabela 1. A idade do doador não influenciou significativamente (p = 0,22), com média de idade de 41,2±12,85 anos dos tecidos liberados e a dos descartes foi de 38,4± 1 3,65 anos. A mediana de tempo de internamento dos doadores pré-morte no hospital foi de 2 dias, com variação de 1 a 22 dias, e não se observou diferença significativa entre tempo de internamento e taxa de descartes (p = 0,42). O gênero do doador não influenciou significativamente o descarte.
Sorologia positiva foi responsável pelo descarte de 52 (30,9%) peles, sendo que HIV, hepatite B, doença de Chagas e IgM-toxo-plasmose foi positiva em um caso (1,9%) para cada doença. Dois doadores (3,8%) testaram positivo para sífilis e outros dois para hepatite C (3,8%). Contaminação por bactérias foi motivo de descarte em 30 (57,7%), principalmente por cocos gram positivos. Três peles doadas (5,8%) estavam contaminadas por fungos filamentosos e em quatro (7,9%) descartes não constava a causa nos prontuários.
DISCUSSÃOO presente estudo descreve a experiência de coleta e processamento das peles doadas ao Banco de Pele do HUEM por um período de 5 anos. Os resultados encontrados indicam um perfil do doador similar ao observado em outros locais do Brasil e elenca alguns fatores que não influenciam no uso da pele humana como idade, sexo, tempo de internamento ou causa de óbito do doador. Por outro lado, aponta que o uso do glicerol em maior concentração (90%) diminuiu a taxa de descartes e pode-se recomendar sua utilização na conservação de peles doadas em bancos de tecidos.
Em relação ao perfil aos doadores de pele, neste estudo foram predominantemente do sexo masculino, com média de idade de cerca de 37 anos. Esses achados refletem a população mais acometida por acidentes com trauma, principalmente, relacionados ao trânsito, tais como o trauma cranioencefálico (TCE). Resultados semelhantes foram observados em um estudo realizado em São Paulo, no qual 60% dos doadores eram do sexo masculino com faixa etária semelhante
8.
Quanto às causas das mortes, verificou-se que a maioria dos óbitos foi origem neurológica. Um banco de pele em Paris-França estudou 11 anos de doações e foi constatado que a principal causa de morte encontrada foi o acidente vascular encefálico
9. Os nossos resultados corroboram com tal achado e concordam com os autores franceses ao não verificar correlação entre a causa de morte e a presença de contaminação da pele.
O tempo de internamento do doador não influenciou significativamente a taxa de descartes das peles. Outros autores descreveram que maior período de internamento aumentaria a carga biológica da pele e tornaria o processo de descontaminação menos eficiente
9. Diferentes formas de transporte e conservação da pele doada poderiam explicar os resultados divergentes.
Os bancos de tecidos devem seguir a regulamentação geral disponibilizada pela RDC 556. No entanto, alguns aspectos operacionais podem ter variações, dado que cada instituição tem autonomia e pode agir de maneira singular, desde que descreva as etapas do processamento in house e faça validação das metodologias. A forma como é feita a conservação da pele doada pode ter protocolo próprio em cada banco, o que dificulta a comparação dos resultados publicados por diferentes autores.
Em 2013, quando o Banco de Pele do HUEM foi criado, era utilizada a concentração de 50% de glicerol para o transporte e conservação da pele. Em 2015, por iniciativa dos profissionais do banco de pele do HUEM e amparada pela autonomia preconizada pela RDC-55
6, aumentou-se para 90% a concentração de glicerol em todas etapas. Pode-se observar que a partir da implementação dessa modificação houve redução do número de descartes.
Estudos relataram que o glicerol minimiza alterações enzimáticas, hidrolíticas e mantém a estrutura anatômica da pele doada
10. Kua et al.
11 compararam os dois principais métodos de conservação de pele descritos, uso de glicerol e a criopreservação. Os autores observaram que as peles em glicerol tiveram viabilidade menor que os criopreservados, ainda que a integridade dos tecidos seja presente em ambos os métodos. A criopreservação apresenta vantagens como melhor formação de neovasos. No entanto, o alto custo dessa técnica se torna um empecilho para que ela seja amplamente utilizada.
Vuola & Pipping
12 descreveram que preservar os tecidos em glicerol apresenta benefícios como menor gasto e simplicidade de preparar e armazenar a pele; com excelente supressão de crescimento bacteriano e viral, conferindo baixa taxa de descartes em um banco de pele na Finlândia.
No primeiro ano de funcionamento, nosso banco de pele teve taxa de descarte de 47%, cerca de 30% superior à observada em outro banco de pele nacional, situado em Porto Alegre, no período de 2008 a 2012
5. Com a introdução do glicerol na concentração de 90%, concentração semelhante a 85% usado por alguns bancos como no estudo de Keswani et al.
10, a taxa de descartes se tornou semelhante à descrita em outros bancos de pele do mundo, que é em torno de 25%.
O Banco de Pele do HUEM não utiliza antibióticos ou outros esterilizantes no transporte ou na conservação da pele, sendo o glicerol agente único nesses processos. Em relação à adição de antibióticos aos meios de conservação da pele, não há consenso sobre o seu uso. Johnson et al.
13 descreveram que a utilização de métodos de desinfecção com antibióticos associados diminui a taxa de descarte. No entanto, ainda são controversos o tipo e as concentrações ideais e viáveis para manutenção da integridade da pele doada. Nos estudos em que foram usados antibióticos na conservação da pele, a taxa de descarte variou entre 2,8 e 35%
13.
Durante os cinco anos de experiência do banco de pele estudado, estabeleceu-se maior cuidado na triagem dos doadores que segue o preconizado na RDC
6 que regulamenta tal assunto e que a partir de 2015 elencou várias restrições e cuidados na captação da pele (Seção V)
6, com a inserção de novos testes na triagem laboratorial do doador de tecidos. Adicionalmente, foram aperfeiçoadas as boas práticas em todas etapas processamento da pele. Tais medidas, associadas às boas práticas na captação, transporte, preparação e conservação das peles, contribuíram para melhor desempenho do banco de pele. Pianigiani et al.
14 relataram a importância da utilização de procedimentos operacionais padrões consistentes e reproduzíveis, com verificações periódicas e treinamento contínuo, possibilitando alto nível de atenção e responsabilidade dos operadores.
O presente estudo apresenta limitações devido ao desenho retrospectivo, com falta de informações como o uso de antibioticoterapia prévia pelos doadores e dados sobre os receptores das peles. Tais informações não estavam disponíveis na base de dados utilizada no estudo. Por outro lado, nossa investigação analisou aspectos relevantes no funcionamento e na gestão de um banco de pele como índice de contaminação, quantidade de descartes e tecidos liberados, assim como a relevância das boas práticas no manejo da pele em todos os seus estágios de preparação.
Na nossa região é necessário que ocorra um aumento no número de doações de pele para melhor atender aos pacientes que sofrem queimaduras graves. Programas de conscientização e políticas públicas que divulguem a doação de órgãos são imprescindíveis. Adicionalmente, a doação de pele alógena é ainda é pouco conhecida e são necessários mais estudos que divulguem a importância, a metodologia e a experiência dos bancos de pele humana.
CONCLUSÃOVerificou-se que, dentre os doadores de pele, predominaram homens de origem caucasiana, com cerca de 40 anos de idade, sendo o fator neurológico a causa de morte predominante. Um terço das peles foram descartadas, sendo contaminação bacteriana o principal motivo. Fatores como tempo de internamento, sexo e idade do doador não influenciaram nos descartes. Adicionalmente, a taxa de descartes diminuiu com o uso do glicerol em concentração de 90% no transporte e conservação das peles doadas.
REFERÊNCIAS1. Priya SG, Jungvid H, Kumar A. Skin tissue engineering for tissue repair and regeneration. Tissue Eng Part B Rev. 2008;14(1):105-8.
2. Bosco F Governa M, Rossati L, Vigato E, Vassanelli A, Aprili G, et al. The use of banked skin in the Burns Centre of Verona. Blood Transfus. 2011;9(2):156-61.
3. Agência Nacional de Vigilância Sanitária. Publicado relatório de produção dos Bancos de Tecidos. [Acesso 2018 Ago 22]. Disponível em:
http://portal.anvisa.gov.br4. Hospital Universitário Evangélico Mackenzie. Banco de Pele Humana. [Acesso 2019 Mar 14]. Disponível em:
http://www.huemackenzie.org.br/index.php/banco-de-pele-humana5. Matioski AR, Silva CRGBP, Cunha DRS, Calomeno LHA, Herson MR, Bonato FT, et al. First-year experience of a new skin bank in Brazil. Plast Aesthet Rev. 2015;2:326-31.
6. Agência Nacional de Vigilância Sanitária. Resolução da diretoria colegiada- RDC n° 55, de 11 de dezembro de 2015. [Acesso 2019 Mar 14]. Disponível em:
https://www.cevs.rs.gov.br/upload/arquivos/201705/18112318-rdc-55-2015-boas-praticas-em-tecidos-14-12-2015.pdf7. Richters CD, Hoekstra MJ, van Baare J, du Pont JS, Kamperdijk EW Morphology of glycerol-preserved human cadaver skin. Burns. 1996;22(2):113-6.
8. Paggiaro AO, Cathalá BS, Isaac C, Carvalho VF Oliveira R, Gemperli R. Perfil epidemio-lógico do doador de pele do Banco de Tecidos do Hospital das Clínicas da Universidade de São Paulo. Rev Bras Queimaduras. 2017;16(1):23-7.
9. Gaucher S, Khaznadar Z, Gourevitch JC, Jarraya M. Skin donors and human skin allo-grafts: evaluation of an 11-year practice and discard in a referral tissue bank. Cell Tissue Bank. 2016;17(1):11-9.
10. Keswani SM, Mishra MG, Karnik S, Dutta S, Mishra M, Panda S, et al. Skin banking at a regional burns centre - The way forward. Burns. 2018;44(4):870-6.
11. Kua EH, Goh CQ, Ting Y Chua A, Song C. Comparing the use of glycerol preserved and cryopreserved allogenic skin for the treatment of severe burns: differences in clinical outcomes and in vitro tissue viability. Cell Tissue Bank. 2012;13(2):269-79.
12. Vuola J, Pipping D. Maintaining a glycerolized skin bank - a practical approach. Burns. 2002;28 Suppl1:S31-3.
13. Johnston C, Callum J, Mohr J, Duong A, Garibaldi A, Simunovic N, et al.; Bioburden Steering Committee and Skin Working group. Disinfection of human skin allografts in tissue banking: a systematic review report. Cell Tissue Bank. 2016;17(4):585-92.
14. Pianigiani E, Ierardi F, Cherubini Di Simplicio F, Andreassi A. Skin bank organization. Clin Dermatol. 2005;23(4):353-6.
Recebido em
5 de Maio de 2020.
Aceito em
2 de Julho de 2020.
Local de realização do trabalho: Faculdade Evangélica Mackenzie do Paraná, Curitiba, PR, Brasil.
Conflito de interesses: Os autores declaram não haver.