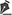RESUMO
OBJETIVO: Detallar el tratamiento propuesto y la reproductividad de la reconstrucción en deformidad incapacitante de paciente gran quemado, que presenta compromiso de regiones: cervical, torácica, mandibular, facial y axilar; demostrando el uso de dispositivos biotecnológicos; así mismo describir el uso de colgajo dorsal ancho para reconstrucción región axilar.
MÉTODO: Paciente con graves secuelas de quemadura, cérvico torácica y facial al cual se realiza reconstrucción con uso de matriz dérmica acelular bicapa y unicapa, piel heteróloga e injerto fino mallado. Dos años posteriores al primer tratamiento, se realiza reconstrucción compleja de la región axilar izquierda con colgajo dorsal ancho con isla de piel y matriz dérmica acelular unicapa mallada, más colocación de piel mallada.
RESULTADOS: Resolución de secuelas funcionales limitantes descritas, con retracción secundaria mínima. Mejora postural y funcional de áreas tratadas.
CONCLUSIONES: La matriz dérmica acelular es una herramienta útil ya que: proporciona cierre inmediato a la herida evitando pérdidas de líquidos y electrolitos,disminuye la reacción inflamatoria, permite cambios indoloros de vendajes. El beneficio que de ella se obtiene, supera notoriamente el coste del mismo. La matriz dérmica puede ser usada cuantas veces sea necesaria, sin prejuicio significativo en la morbilidad. El injerto autólogo usado, debe ser muy fino lo que ayuda a la regeneración de la piel, tanto funcionalmente como de forma cosmética. El tratamiento axilar propuesto de rotación avance de colgajo muscular con isla de piel, fue realizado de acuerdo a la clasificación de la lesión, mismo que permitió una cobertura adecuada con poca morbimortalidad.
Palavras-chave:
Dermis Acelular. Quemaduras. Colgajos Quirúrgicos. Xenoinjertos. Biotecnología.
ABSTRACT
OBJECTIVE: To detail the proposed treatment and the reproduce of reconstruction in incapacitating deformity of a large burned patient, presenting regional involvement: cervical, thoracic, facial and axillary; demonstrating the use of biotechnological devices; likewise describe the use of dorsal flap for axillary region reconstruction.
METHODS: Patient with serious cervical and facial burn sequela, which reconstruction is performed with use of acellular bilayer and single layer dermal matrix, heterologous skin and fine mesh graft. Two years after the first treatment, a complex reconstruction of the left axillary region was performed with dorsal flap with a skin island using acellular single-layer dermal matrix, and meshed skin graft.
RESULTS: Resolution of limiting functional sequela described, with minimal secondary retraction. Postural and functional improvement of treated areas.
CONCLUSIONS: The acellular dermal matrix is a useful tool: provides immediate closure of wound avoiding losses of fluids and electrolytes, decreases inflammatory reaction, allows painless changes of bandages. The benefit obtained from it greatly exceeds the cost of it. The dermal matrix can be used as many times as necessary, without significant prejudice in morbidity. The autologous graft used must be very thin which helps the regeneration of the skin, both functionally and cosmetically. The axillary treatment proposed rotation advance of muscle flap with skin island was performed according to the classification of the lesion, which allowed adequate coverage with little morbidity and mortality.
Keywords:
Acellular Dermis. Burns. Surgical Flaps. Heterografts. Biotechnology.
INTRODUCIONLas quemaduras de espesor total presentan amplia morbilidad desde el punto de vista estético, emocional y funcional, constituyén-dose en un desafío de reconstrucción al equipo médico que lo atiende
1. Clásicamente el tratamiento, está basado en el retiro del epitelio lesionado, la cura temprana, la formación de tejido fibrino granular neo vascular y la cobertura del área cruenta con un injerto cutáneo
2. Si el compromiso de la lesión abarca zonas de flexión, en un primer tiempo es menester la colocación de dispositivos biotecnológicos, sustitutos cutáneos, que condicionen la recreación de una neo dermis. El problema mayor se presenta cuando el paciente acude de forma tardía, con deformaciones de índole funcional, que requieren intervenciones grandes, en varios tiempos quirúrgicos y con estancias prolongadas.
A nivel mundial varios sustitutos cutáneos han sido desarrollados; en el Hospital de Especialidades Carlos Andrade Marín, del Instituto Ecuatoriano de la Seguridad Social de Quito Ecuador, se cuenta con la matriz de regeneración dérmica (Integra
®), el injerto heterólogo de piel porcina (Mölnlycke Health Care - EZ DERM).
XenoinjertosDisminuye el dolor al cubrir las terminaciones nerviosas, tiene propiedades hemostáticas naturales, minimiza la pérdida de humedad y de calor, se adapta fácilmente al contorno del cuerpo, ayuda a contener infecciones
3.
Matriz dérmica acelularPropiedades biológicas que permiten el desarrollo de la neo dermis. La estabilidad, la biodegradación e inmuno-compatibilidad son cuestiones claves para el diseño y la función de un sustituto dérmico; permite la afluencia de células que formarán la "neo dermis". En general, la migración y la función celular están influenciadas por la composición de la matriz de regeneración dérmica, el tamaño del poro y degradabilidad del sustituto dérmico; fácil manipulación y resistencia que lo tornan capaz de resistir un cierto nivel de fuerzas de cizallamiento, especialmente cuando se aplica sobre áreas de difícil colocación; los sustitutos de piel biológicos permiten que las etapas del proceso de reepitelización ocurran de manera correcta con la manutención de la membrana basal
4. La Ingeniería de tejidos busca desarrollar un sustituto de piel ideal que promueva el proceso de reparación de heridas adecuado y sin formación de cicatrices
4-6.
Integra® Dermal Regeneration TemplateLa aplicación de dermis artificial fue descrita en el año 1980 por Yannas y Burke en pacientes con quemaduras extensas. Con los años, las indicaciones para su uso se han ido ampliando; actualmente, en la fase aguda de una quemadura se aplica no solamente en casos de gran extensión, sino también para conseguir mejor resultado estético en áreas como cara, cuello y extremidades. En la fase de secuelas, es también eficaz para el tratamiento de contracturas y cicatrices hipertróficas
7.
La Matriz Integra es una lámina porosa que permite el crecimiento celular y epitelial, desarrollada de cross-linked de colágeno de tendón bovino y glicosaminoglicano derivada del cartílago de tiburón, más una capa semipermeable de polisiloxano. Es una matriz biodegradable, siendo un substituto cutáneo bilaminar, acelular. Está recubierta por una fina capa de Silastic (análogo epidérmico), que controla la pérdida de fluidos y reduce la carga bacteriana. La invasión de los capilares y fibroblastos permite la reparación de una estructura dermo equivalente. En el período de 3 a 6 semanas, el colágeno es absorbido y se estructura la nueva matriz. En esta fase, la lámina de Silastic puede ser removida y el injerto realizado
3.
Matriz Dérmica Integra UnicapaMatriz acelular que permite que en un único acto quirúrgico se aplique el sustituto dérmico y se cubra con un autoinjerto fino"
3. Al igual que con su homólogo bicapa, necesita un contacto firme y continuo sobre el lecho para permitir la integración de la lámina dérmica y el prendimiento del injerto colocado sobre él.
Las indicaciones para el uso de la matriz dérmica incluyen áreas de quemadura que necesiten de piel de mejor calidad, como el cuello, grandes articulaciones, manos y mamas, o en grandes quemados sometidos a escisión tangencial sin áreas donadoras suficientes para el injerto autólogo
2,3.
A nivel axilar se consideró que las condiciones anatómicas contracturales inelásticas comprometían ambos pliegues y el hueco axilar, motivo por el cual se imposibilitaba la extensión completa y la abducción de la articulación del hombro. Para la reparación dos condiciones anatómicas locales fueron tomadas en cuenta: la cantidad de cicatrices de la piel adyacente y la participación del área de la axila con pelo
8.
La lesión fue clasificada como una cicatriz "Tipo VI: Otras contracturas que no se pueden clasificar, de acuerdo a la clasificación de Hiko Hyakusoku de las Contracturas Axilares"
9. Para el tratamiento de la lesión Tipo VI, se consideró la rotación avance de colgajo muscular de dorsal ancho con isla de piel, pediculado a su ramo principal la arteria tóraco dorsal. Tipo V de la clasificación de Mathes y Nahai [un pedículo principal y pedículos accesorios segmentarios].
RELATO DE CASORelato de caso de paciente infanto juvenil que sufre lesión térmica a la edad de 8 años con thinner, múltiples tratamientos previos realizados en diversas instituciones públicas pediátricas y de forma casera sin control médico, 4 años posteriores al evento se realiza el primer tratamiento de reconstrucción el mismo que se basó en la exéresis amplia de la lesión cérvico torácica de mentón y facial; en esta estancia hospitalaria de aproximadamente 2 meses se realizó la cobertura del área resecada con matriz dérmica acelular bicapa y tratamiento antibiótico con cefalosporina de segunda generación, veinte y dos días posteriores retiro de la capa siliconada y toma de cultivo más la colocación temporal de xenoinjerto de piel porcina y tratamiento antibiótico endovenosos de acuerdo a antibiograma por el lapso de 7 días (Figura 1).
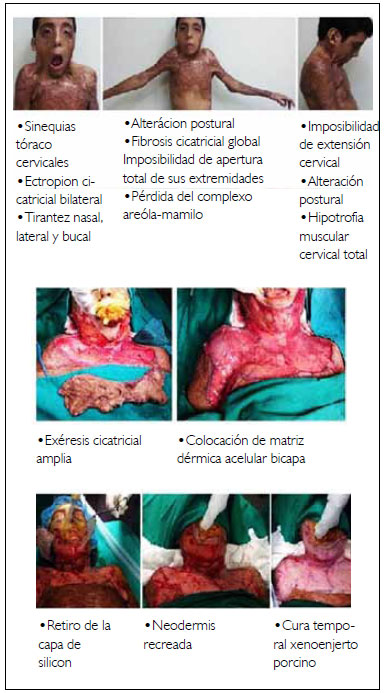 Figura 1
Figura 1 - Paciente sofrió lesión térmica con thinner. Exéresis de la lesión cérvico torácica de mentón y facial; cobertura del área resecada con matriz dérmica acelular bicapa y tratamiento antibiótico con cefalosporina de segunda generación.
Al octavo día se realizó el retiro de la piel heteróloga y del tejido hipertrófico granular formado, doble Z plastia a nivel del platisma y nueva colocación de matriz dérmica acelular unicapa con un injerto fino mallado.
Dos años posteriores al primer tratamiento, se indicó la liberación de la axila izquierda de mayor compromiso. Estancia hospitalaria de 20 días. Rotación avance de colgajo muscular de dorsal ancho con isla de piel, colocación de matriz unicapa mallada e injerto de piel mallada (Figura 2).
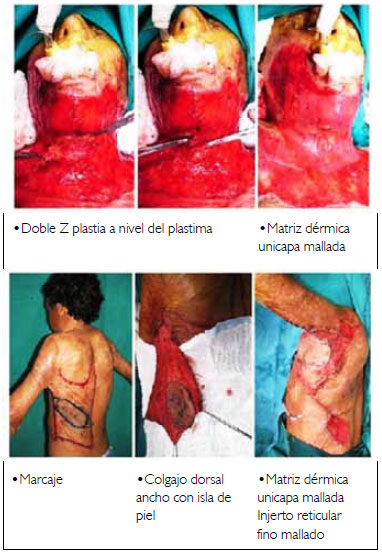 Figura 2
Figura 2 - Cobertura del área resecada con matriz dérmica acelular bicapa; retiro de la capa siliconada y toma de cultivo más la colocación temporal de xenoinjerto de piel porcina.
Control a los cuatro años del primer tratamiento y control al año del tratamiento axilar (Figura 3).
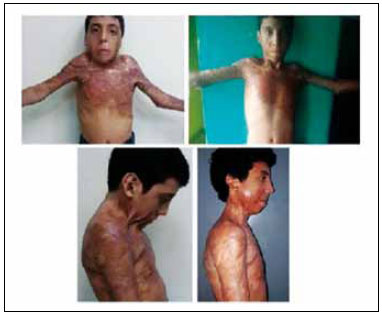 Figura 3
Figura 3 - Cuatro años pos-operatorio. Control de evolución.
Se observó que después del injerto sobre la matriz dérmica acelular, asociada a la curación de silicón impregnada en plata, bajo compresión, mismo sin la asociación de injerto de piel parcial autólogo en un segundo tiempo, el paciente presenta excelente evolución de su lesión, con calidad estética y funcional muy superior a la expectante.
A la matriz dérmica acelular se la puede colocar mallada evitando el riesgo de formación de hematomas o seromas, más un apósito con barrera antibacterial de cobertura de plata.
Es necesario comprender que en la zona de la colocación de la matriz, debe existir buena perfusión sanguínea, sin contaminación. Evitando pérdidas innecesarias
10.
El costo del insumo se ve aparentemente maximizado, pero el beneficio es mayor a la inversión. Claramente visible en los resultados obtenidos, mejorando la calidad de vida del paciente, sin ocasionar nuevas lesiones para solucionar grandes defectos.
Los xenoinjertos utilizados como un apósito biológico son muy eficientes como sustitutos de la barrera cutánea.
El injerto heterólogo de piel porcina proporciona un efecto anti-bacteriano al ser colocado sobre el lecho de la herida, característica que conjuntamente con las ya antes mencionadas lo convierten en un apósito de primera elección
3.
CONSIDERACIONES FINALESLa matriz dérmica acelular es una herramienta útil para la reconstrucción de pacientes con secuelas de quemaduras.
Proporciona un cierre inmediato a la herida evitando pérdidas de líquidos - electrolitos, disminuye la reacción inflamatoria, protege frente a la invasión bacteriana, permite cambios indoloros de vendajes, ofrece la posibilidad de fisioterapia y movilización precoz.
La matriz dérmica acelular es una buena opción para la prevención y la formación de contracturas.
El beneficio supera notoriamente el coste del mismo, demostrado en la mejora de la calidad de vida y en un mejor resultado cosmético.
La matriz dérmica puede ser usada cuantas veces sea necesaria dependiendo de las necesidades del paciente, sin prejuicio significativo en la morbilidad como ocurría cuando se retiraba grandes cantidades de injerto autólogo de piel.
El injerto autólogo usado en un segundo tiempo, debe ser muy fino lo que ayuda a la regeneración de la piel, tanto funcionalmente como de forma cosmética.
El tratamiento axilar propuesto de rotación avance de colgajo muscular con isla de piel pediculado, fue realizado de acuerdo a la clasificación de la lesión, el mismo que permitió una cobertura adecuada con poca morbimortalidad.
AGRADECIMIENTOLos autores agradecen la contribución proporcionada por el Dr. Dilmar Leonardi de Brasil y por el Dr. José Córdova de Perú, quienes escucharon y amablemente refirieron lo que ellos consideraban debía ser realizado.
REFERENCIAS1. Ma XJ, Li WY, Liu CH, Li Y. Aesthetic reconstruction strategy for postburn facial scar and its clinical effect. Zhonghua Shao Shang Za Zhi. 2016;32(8):469-73.
2. Mody NB, Bankar SS, Patil A. Post burn contracture neck: clinical profile and management. J Clin Diagn Res. 2014;8(10):NC12-7.
3. Martínez Reinoso MA, Padilla Arias MC, Larrea Luna PE, Correa Quishpe CP, Cuenca Velasco KL, Morillo Aveiga MJ,et al. Matrices de Tejido Regenerativo Biotecnología - Piel Porcina Xenoinjerto - Matriz Dérmica Acelular. Volumen 1. Quito: Editorial VA Publicidad; 2017.
4. Cruz LGB. Uso de matriz dérmica acelular heteróloga em cirurgia plástica reparadora. Rev Bras Cir Plást. 2016;31(1):88-94.
5. Cartotto R, Cicuto BJ, Kiwanuka HN, Bueno EM, Pomahac B. Common postburn deformities and their management. Surg Clin North Am. 2014;94(4):817-37.
6. Nicoletti G, Brenta F, Bleve M, Pellegatta T, Malovini A, Faga A, et al. Long-term in vivo assessment of bioengineered skin substitutes: a clinical study. J Tissue Eng Regen Med. 2015;9(4):460-8.
7. Lamy J, Yassine AH, Gourari A, Forme N, Zakine G. The role of skin substitutes in the surgical treatment of extensive burns covering more than 60% of total body surface area. A review of patients over a 10-year period at the Tours University Hospital. Ann Chir Plast Esthet. 2015;60(2):131-9.
8. Karki D, Mehta N, Narayan RP. Post-burn axillary contracture: A therapeutic challenge! Indian J Plast Surg. 2014;47(3):375-80.
9. Hyakusoku H, Orgill DP, Téot L, Pribaz JJ, Ogawa R, eds. Color Atlas of Burn Reconstructive Surgery. Berlin Heidelberg: Springer Verlag; 2010.
10. Barra ID, Rodríguez KVM. Utilizaçao de matrizes dérmicas no tratamento de queimaduras. Rev Bras Queimaduras. 2014;13(2):83-9.
Recebido em
29 de Agosto de 2019.
Aceito em
21 de Março de 2019.
Local de realização do trabalho: Hospital de Especialidades Carlos Andrade Marín, Quito, Pichincha, Equador.
Conflito de interesses: Os autores declaram não haver.